Симптомы

Клинические проявления психоза зависят от его формы, стадии развития, особенностей пациента, пола и возраста. Специалисты выделяют признаки, которые часто встречаются при этом расстройстве.
|
Основные симптомы |
Характеристика |
|
Эмоциональная нестабильность |
Человек переходит от тревоги к апатии, от раздражения к подавленности, иногда демонстрирует парадоксальные эмоциональные реакции. |
|
Галлюцинации |
Восприятие того, чего не существует в реальности. Чаще всего слуховые (голоса), реже – зрительные, обонятельные или тактильные. Голоса комментируют действия пациента, критикуют или угрожают. |
|
Бредовые идеи |
Непоколебимые ложные убеждения. Человек уверен, что за ним следят, его хотят отравить, он обладает особыми способностями или миссией. Убеждения не поддаются логическому опровержению. |
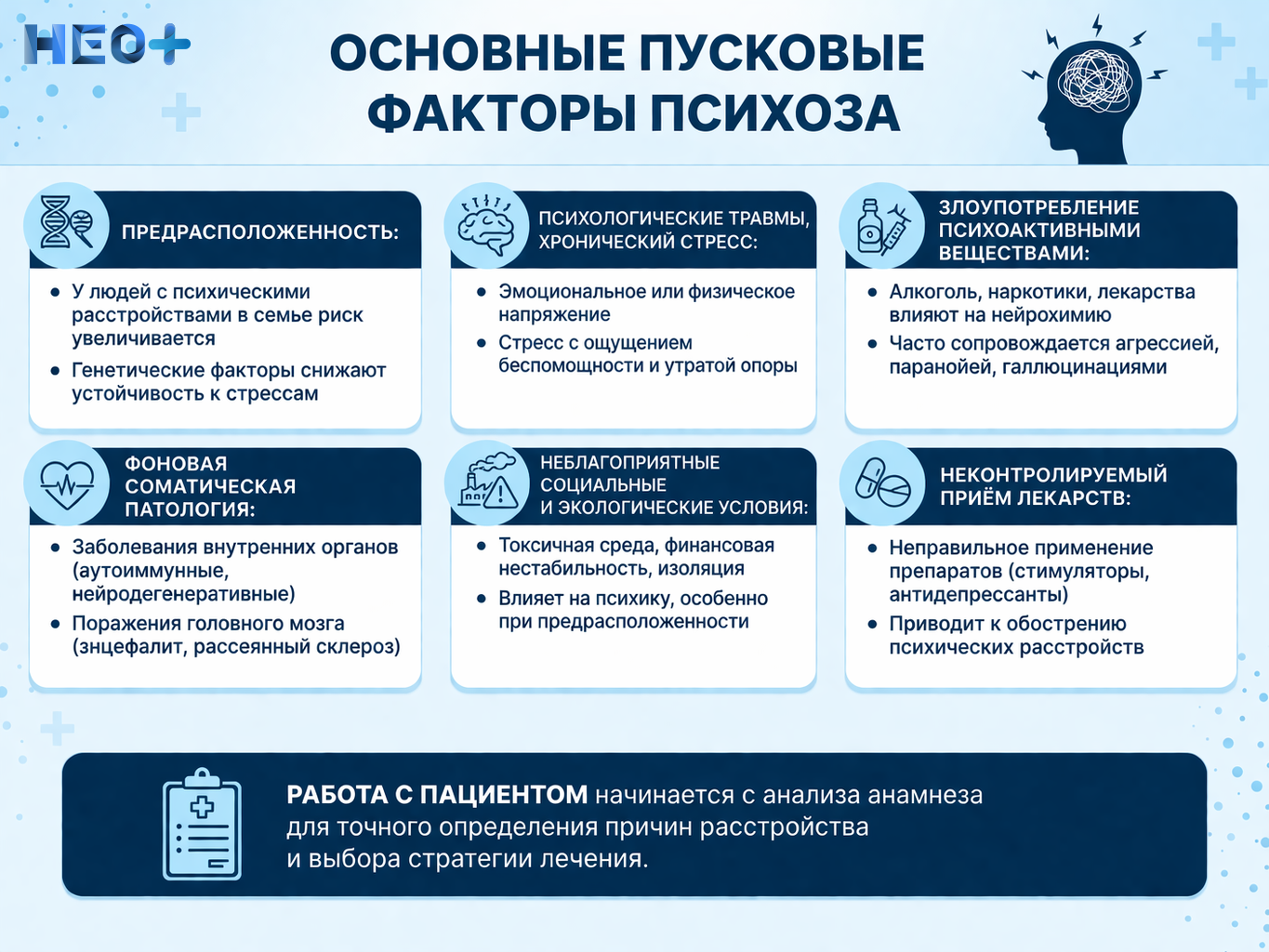
У женщин психозы более выражены, чем у мужчин. Это связано с особенностями гормонального фона, биоритмов, эмоциональной регуляции. Женщины чаще испытывают тревожно-депрессивные формы расстройства, более остро реагируют на стресс, особенно при гормональной нестабильности – послеродовой период, климакс, предменструальный синдром.
Диагностика
Первым этап – сбор анамнеза. На консультации психиатр или психотерапевт беседует с пациентом, уточняет особенности текущего состояния, историю психоэмоциональных нарушений, эпизоды дезадаптации, употребление психоактивных веществ, другие важные моменты. Обязательная часть беседы – общение с родственниками. Они предоставляют важную информацию, которую сам пациент не осознаёт или не может корректно описать.
Если больной ранее уже проходил лечение, желательно предоставить врачу всю доступную медицинскую документацию:
- выписки из стационара;
- результаты анализов, обследований;
- перечень назначенных препаратов.
Это поможет не только ускорить процесс постановки диагноза, но и избежать повторного назначения уже использованных неэффективных методов терапии.
Если в анамнезе пациента есть эпизод употребления наркотических, токсических или алкогольных веществ, обязательно подключается врач-нарколог. Его задача – оценить степень зависимости, возможное токсическое поражение мозга, определить, насколько эти факторы повлияли на развитие психоза.
После первичного сбора информации назначаются инструментальные и лабораторные методы обследования.
Магнитно-резонансная томография (МРТ) позволяет получить подробные изображения мозга, выявить структурные изменения:
- опухоли;
- атрофию;
- кровоизлияния;
- последствия черепно-мозговых травм;
- ишемические повреждения;
- другие патологии, которые лежат в основе психотических симптомов.
Рентгенография черепа применяется для оценки состояния костных структур головы. Исследование позволяет обнаружить врождённые аномалии, трещины или переломы, что важно, если в анамнезе есть черепно-мозговые травмы.
Электроэнцефалография (ЭЭГ) используется для оценки электрической активности мозга. С её помощью выявляют участки патологической активности, скрытые эпилептические разряды или признаки дисфункции, которые не фиксируются визуальными методами диагностики.
Лабораторные анализы включают общий и биохимический анализ крови, гормональные, токсикологические исследования. Они позволяют оценить общее состояние, исключить метаболические, эндокринные или воспалительные процессы, которые провоцируют психические нарушения.
На основании полученных данных формируется полное представление о состоянии пациента, что позволяет перейти ко второму важному этапу.
Лечение
Терапия требует системного, комплексного подхода. Чем раньше она начинается, тем выше шансы на восстановление психической стабильности, предотвращение необратимых нарушений. Психоз – это не временное ухудшение самочувствия, а тяжёлое расстройство, которое стремительно прогрессирует, приводит к социальной изоляции, полной утрате способности к самообслуживанию, попыткам самоубийства.
Лечение проводится по многоуровневой системе, включает несколько направлений.
Психотерапия
Психотерапевтические методы основные в процессе реабилитации. Проводятся индивидуальные, групповые сеансы, помогают пациентам распознать, переосмыслить искажённые убеждения, научиться критически воспринимать происходящее, справляться с приступами тревоги, паники, агрессии.
Активно применяются семейные сессии, на которых близкие учатся правильно взаимодействовать с пациентом, поддерживать его, не провоцировать обострение.
Медикаментозное лечение
Фармакотерапия подбирается с учётом формы расстройства, выраженности симптомов, индивидуальной переносимости. Обычно используются:
- нейролептики (антипсихотики) – препараты, подавляющие галлюцинации, бред, психомоторное возбуждение;
- антидепрессанты – применяются при выраженной подавленности, апатии, эмоциональном «онемении»;
- транквилизаторы – помогают справиться с сильной тревожностью, нарушениями сна, внутренним напряжением;
- седативные средства – мягко стабилизируют эмоциональный фон;
- сосудистые, гормональные, ноотропные препараты, особенно при сопутствующих соматических нарушениях.
Физиотерапевтическое воздействие
Дополняет основные методы, стабилизирует состояние пациента.
Часто применяются.
Электросон – метод электростимуляции, расслабляющий, восстанавливающий сон, снижающий тревожность.
Мезодиэнцефальная модуляция – улучшает нейронные связи, повышает устойчивость к стрессу.
Электроанальгезия – помогает снять тревожное напряжение, нормализовать психоэмоциональное состояние.
Магнитотерапия – стимулирует нейрометаболизм, улучшает общее самочувствие, оказывает лёгкое антидепрессивное действие.
Каждому пациенту подбирается терапевтическая программа, учитывающая не только симптомы, но и образ жизни, характер, сопутствующие патологии, социальную ситуацию. Мы стремимся устранить проявления заболевания, помочь пациенту адаптироваться к жизни после лечения, восстановить социальные связи, вернуть контроль над реальностью.






























.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)







